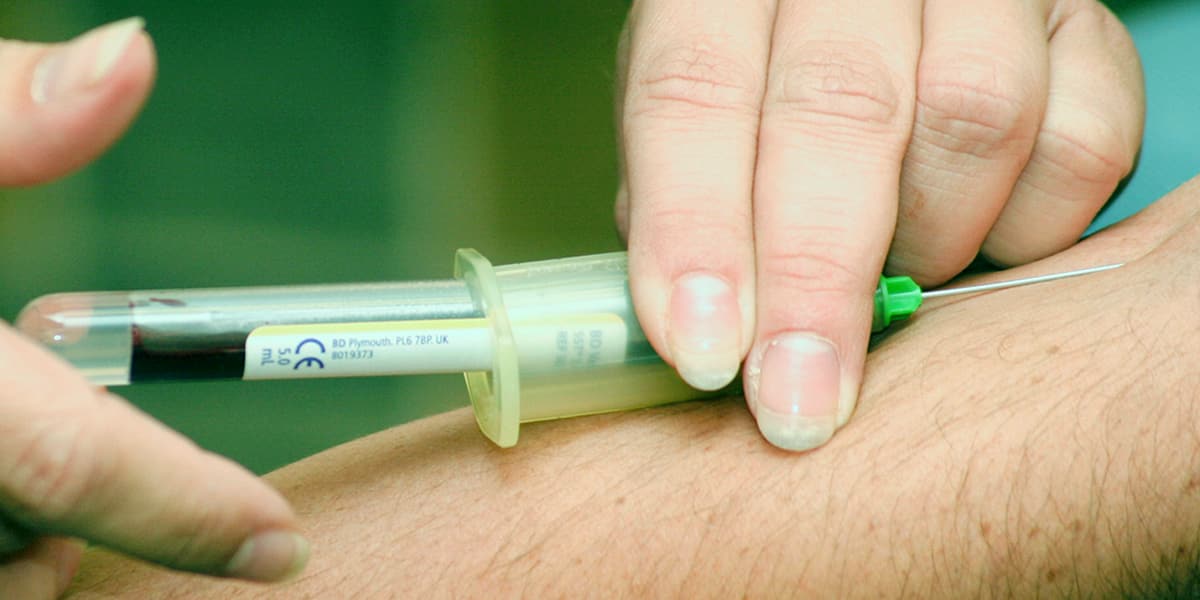
Bei der ACP-Therapie handelt es sich um eine Form der Eigenbluttherapie. Dabei kommt aufbereitetes, patienteneigenes Blut zur Anwendung. Körpereigenes (autologes) Blutplasma wird durch ein besonderes Verfahren vom Rest des Blutes getrennt. Dadurch werden dessen Wirkstoffe – vor allem Blutplättchen (Thrombozyten), Wachstumsfaktoren aber auch Stammzellen – konzentriert. Es entsteht somit plättchenreiches Plasma.
Blutplättchen spielen bei der Heilung von verletztem oder entzündetem Gewebe eine besonders wichtige Rolle. Sie setzen direkt am Ort der Verletzung Wachstumsfaktoren frei. Diese Wachstumsfaktoren starten dann den Wiederaufbau des verletzten Gewebes und hemmen schmerzhafte Entzündungen. Die Anwendung von ACP als körpereigener, kortisonfreier und biologischer Wirkstoff ist besonders sicher und verträglich. Das dabei gewonnene „autologe konditionierte Plasma“ (ACP) wird in der Orthopädie und Sportmedizin vor allem zur Behandlung von Arthrosen (Gelenkknorpelschädigung), Sehnenschäden und Gelenkentzündungen, sowie akuten Sportverletzungen eingesetzt. Bei mäßiger Arthrose und bei entzündlichen Schmerzen auch bei hochgradiger Arthrose (falls z.B. kein Op Wunsch besteht) hat die Behandlung bei mittelfristiger Behandlung (5-10 lokale Behandlungen verteilt über 3 Monate) lindernde und verlaufsverbessernde Wirkung, das volle Ergebnis lässt schon einige Monate auf sich warten. An Wirbelgelenken (Facetten) der LWS gilt das analog.
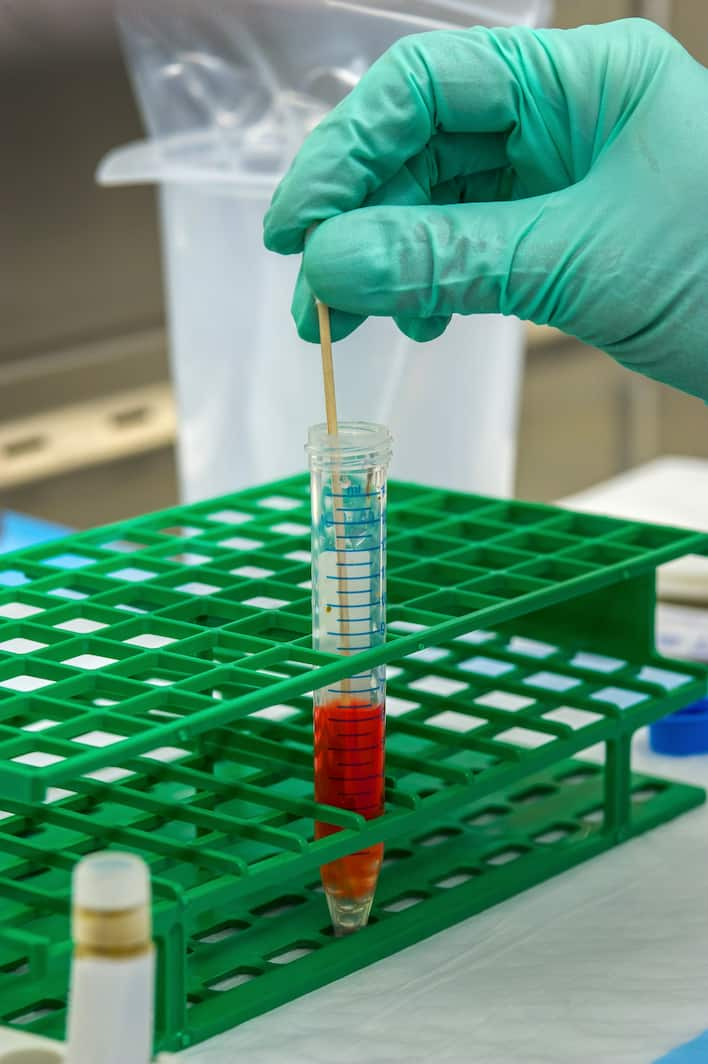
Hervorzuheben ist die Effektivität beim Einsatz an der Schulter, an Sehnen. Hier wird tatsächlich repariert und stabilisiert. Behandlung dauert zwischen 15 und 30 Minuten. Nach der Injektion kann der Patient sofort wieder seinen Alltagsaktivitäten nachgehen. Für ein bestmögliches Ergebnis sind drei bis fünf Behandlungen im Abstand von je einer Woche notwendig.
Foto: Ligamenta Wirbelsäulenzentrum / pixelio.de
Weitere Blog-News